资料与方法
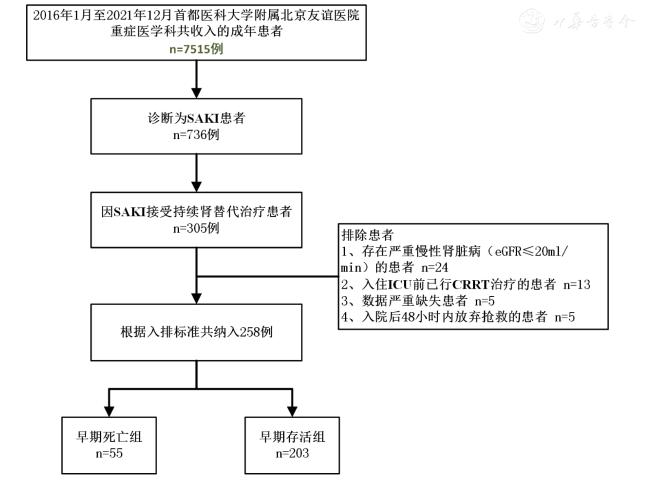
一、一般资料
二、数据收集
三、结局事件
四、统计学分析
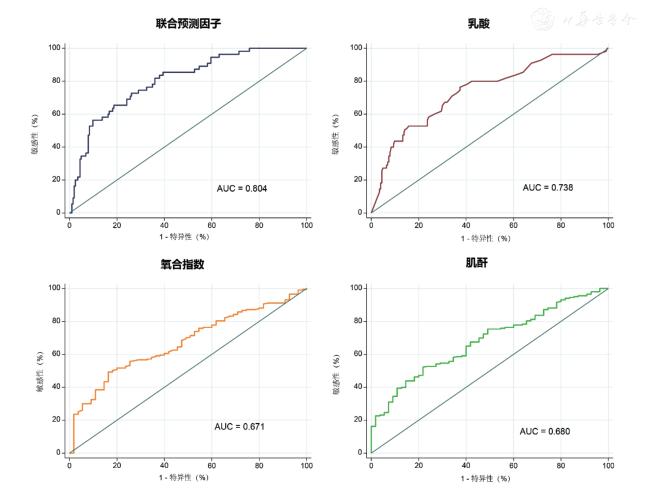
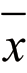 false±s表示,采用两样本t检验;白细胞、血小板计数、血肌酐、乳酸/尿量等非正态分布的计量资料以M(Q25,Q75)表示,采用Wilcoxon秩和检验。性别、合并症等计数资料以例(%)表示,采用χ2检验。以患者CRRT启动后48 h是否死亡为二分类结局变量,采用logistic回归分析评估患者早期死亡的影响因素,在进行多因素logistic回归分析前进行共线性检验,并应用Box-Tidwell方法判断纳入的连续性变量是否与因变量存在线性关系,由于样本量限制,根据临床应用及统计学意义纳入6个变量进行二分类logistic多因素回归分析,使用向前逐步回归分析方法,针对危险因素应用logistic回归分析构建联合预测因子,绘制受试者工作特征曲线(receiver operator characteristic curve,ROC),计算ROC曲线下面积(area under the ROC curve,AUC),分析该联合预测因子对早期死亡的预测价值。以P<0.05为差异有统计学意义。
false±s表示,采用两样本t检验;白细胞、血小板计数、血肌酐、乳酸/尿量等非正态分布的计量资料以M(Q25,Q75)表示,采用Wilcoxon秩和检验。性别、合并症等计数资料以例(%)表示,采用χ2检验。以患者CRRT启动后48 h是否死亡为二分类结局变量,采用logistic回归分析评估患者早期死亡的影响因素,在进行多因素logistic回归分析前进行共线性检验,并应用Box-Tidwell方法判断纳入的连续性变量是否与因变量存在线性关系,由于样本量限制,根据临床应用及统计学意义纳入6个变量进行二分类logistic多因素回归分析,使用向前逐步回归分析方法,针对危险因素应用logistic回归分析构建联合预测因子,绘制受试者工作特征曲线(receiver operator characteristic curve,ROC),计算ROC曲线下面积(area under the ROC curve,AUC),分析该联合预测因子对早期死亡的预测价值。以P<0.05为差异有统计学意义。结 果
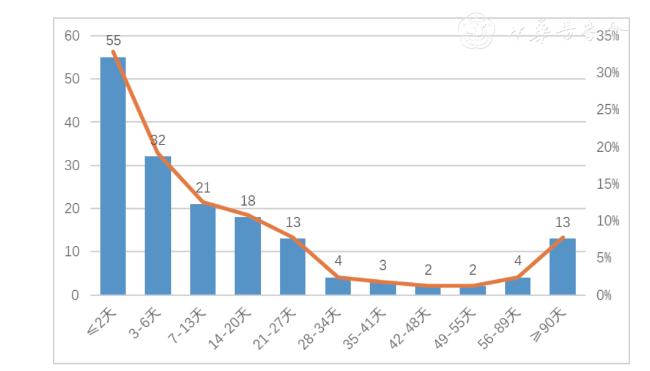
一、患者早期病死率发生情况
二、患者基线资料比较
表1 CRRT启动前存活组与死亡组患者基线资料比较 |
| 指标 | 总人数(258 例) | 存活组(203 例) | 死亡组(55 例) | Z /χ2/t 值 | P 值 |
|---|---|---|---|---|---|
| 年龄(岁,±s) | 65.4±18.2 | 65.7±18.6 | 64.2±14.6 | t>=0.544 | 0.587 |
| 男性[ 例(%)] | 164(63.6) | 133(65.5) | 31(56.3) | χ 2=1.566 | 0.21 |
| BMI(kg/m2,±s) | 23.9±4.5 | 24.0±4.3 | 23.6±5.1 | t=0.613 | 0.541 |
| 查尔森合并症指数[M(Q25,Q75)] | 2(1,3) | 2(1,3) | 1(1,2) | Z=0.388 | 0.698 |
| 患者来源[ 例(%)] | |||||
| 急诊入院 | 74(28.7) | 65(32.0) | 9(16.4) | χ 2=5.186 | 0.023 |
| 内科病房 | 94(36.4) | 68(33.5) | 26(47.3) | χ 2=3.546 | 0.060 |
| 外科病房 | 90(34.9) | 70(34.5) | 20(36.4) | χ 2=0.067 | 0.795 |
| 患者入ICU 原因[ 例(%)] | |||||
| 呼吸系统疾病 | 80(31.0) | 69(34.0) | 11(20.0) | χ 2=3.959 | 0.047 |
| 心血管系统疾病 | 26(10.1) | 21(10.3) | 5(9.1) | χ 2=0.075 | 0.784 |
| 消化系统疾病 | 80(31.0) | 58(28.6) | 22(40.0) | χ 2=2.642 | 0.104 |
| 肾脏系统疾病 | 23(8.9) | 21(10.3) | 2(3.6) | χ 2=2.398 | 0.121 |
| 血液系统疾病 | 24(9.3) | 16(7.9) | 8(14.5) | χ 2=2.278 | 0.131 |
| 其他疾病 | 25(9.7) | 18(8.9) | 7(12.7) | χ 2=0.737 | 0.391 |
| 感染部位[ 例(%)] | |||||
| 呼吸系统 | 147(57.0) | 115(56.7) | 32(58.2) | χ 2=0.041 | 0.839 |
| 腹腔系统 | 59(22.9) | 48(23.6) | 11(20.0) | χ 2=0.326 | 0.568 |
| 血行感染 | 14(5.4) | 8(3.9) | 6(10.9) | χ 2=4.095 | 0.043 |
| 泌尿系统 | 14(5.4) | 12(5.9) | 2(3.6) | χ 2=0.436 | 0.509 |
| 皮肤软组织 | 9(3.5) | 9(4.4) | 0 | χ 2=2.527 | 0.112 |
| 其他部位 | 15(5.8) | 11(5.4) | 4(7.3) | χ 2=0.272 | 0.602 |
| SOFA 评分(分,±s) | 11.2±3.7 | 10.9±3.6 | 12.4±4.0 | t=2.706 | 0.007 |
| 有创机械通气[ 例(%)] | 178(69.0) | 137(67.5) | 41(74.5) | χ 2=1.193 | 0.551 |
| 使用血管活性药[ 例(%)] | 173(68.1) | 126(63.3) | 47(85.5) | χ 2=9.723 | 0.002 |
| CRRT 开始前24 h 尿量(ml) | 480(246,849) | 460(240,830) | 645(370,1058) | Z=1.875 | 0.061 |
| CRRT 开始前累积液体平衡(ml,±s) | 4271±3128 | 4132±3113 | 4793±3161 | t=1.369 | 0.172 |
| 白细胞(109/ L) | 12.1(7.1,19.3) | 12.2(7.1,20.2) | 11.4(6.2,15.2) | Z=1.561 | 0.118 |
| 血红蛋白(g/L,±s) | 91.1±24.2 | 88.3±22.1 | 91.8±24.8 | t=0.971 | 0.333 |
| 血小板[×1012/L,M>(Q25,Q75)] | 90.5(48.5,159.6) | 94.0(52.0,164.0) | 80.0(29.0,153.0) | Z=1.442 | 0.149 |
| 血肌酐[μmol/L,M(Q25,Q75)] | 244.3(148.8,384.5) | 265.4(169.0,431.2) | 167.6(120.1,257.3) | Z=4.082 | <0.001 |
| 白蛋白(g/L,±s) | 25.81±4.55 | 26.07±4.43 | 24.9±4.91 | t=1.678 | 0.277 |
| 血钾(mmol/L,±s) | 4.6±0.8 | 4.6±0.7 | 4.7±0.8 | t=0.795 | 0.427 |
| 碳酸氢根(mmol/L,±s) | 21.6±6.9 | 21.5±6.2 | 21.8±9.0 | t=0.278 | 0.781 |
| 氧合指数[mmHg,M>(Q25,Q75)] | 179(121,267) | 197(127,277) | 140(94,202) | Z=3.145 | 0.002 |
| 血乳酸[mmol/L,M(Q25,Q75)] | 2.4(1.4,4.6) | 1.7(1.3,3.5) | 2.4(1.5,5.1) | Z=5.403 | <0.001 |
| 降钙素原[pg/ml,M(Q25,Q75)] | 5.83(1.61,18.04) | 5.70(1.47,18.16) | 6.40(1.77,18.02) | Z=0.387 | 0.699 |
| 氨基末端脑钠肽前体[pg/ml,M>(Q25,Q75)] | 9771(2482,28978) | 8870(2056,30000) | 11030(3615,21772) | Z=0.027 | 0.979 |
三、早期死亡患者影响因素分析
表2 Logistic回归分析SAKI接受CRRT后早期死亡的危险因素 |
| 指标 | 单位 | 单因素模型 | 多因素模型 | ||||
|---|---|---|---|---|---|---|---|
| OR 值 | 95%CI | P 值 | OR 值 | 95%CI | P 值 | ||
| 急诊入院 | 是 | 0.42 | 0.19~0.90 | 0.026 | - | - | - |
| 呼吸系统疾病 | 是 | 0.49 | 0.24~0.99 | 0.050 | - | - | - |
| SOFA 评分 | 每升高1 分 | 1.12 | 1.03~1.22 | 0.008 | |||
| 血管活性药使用 | 是 | 3.38 | 1.51~7.54 | 0.003 | - | - | - |
| 白细胞 | 每升高109/L | 0.97 | 0.94~0.99 | 0.030 | - | - | - |
| 肌酐 | 每降低100 mol/L | 1.65 | 1.28~2.12 | <0.001 | 1.50 | 1.15~1.95 | 0.003 |
| 氧合指数 | 每降低10 mmHg | 1.07 | 1.03~1.11 | 0.001 | 1.05 | 1.02~1.09 | 0.005 |
| 乳酸 | 每升高1 mmo/L | 1.22 | 1.13~1.31 | <0.001 | 1.20 | 1.10~1.30 | <0.001 |